ד"ר שמש מבצע ניתוחי החלפת מפרק ירך בגישה קדמית ובגישה מיני-אחורית, החלפת ירך בסיוע ניווט/רובוט וניתוחי החלפת ירך חוזרים ומורכבים.
ניתוח החלפת ירך הינו ניתוח נפוץ בישראל ובעולם כולו. הצעד הראשון בעת קבלת ההחלטה על החלפת מפרק ירך הוא להיפגש עם המנתח שלך כדי לראות אם אתה מועמד לניתוח החלפת מפרק ירך. המנתח שלך ישאל לגבי ההיסטוריה הרפואית שלך, יבצע בדיקה גופנית ויתבונן בצילום רנטגן של הירך. גם אם הכאב משמעותי, וצילומי הרנטגן מראים דלקת מפרקים מתקדמת של המפרק, קו הטיפול הראשון כמעט תמיד הוא טיפול שמרני. זה כולל ירידה במשקל אם יש צורך בכך, משטר פעילות גופנית, תרופות, זריקות או פיזיותרפיה. אם התסמינים נמשכים למרות אמצעים אלה, ובמידה וצילומי הרנטגן מדגימים שחיקה משמעותית של מפרק הירך, ישנו מקום לשקול טיפול ניתוחי.
ההחלטה להתקדם בניתוח היא לא תמיד פשוטה ובדרך כלל כרוכה בהתלבטות, התייעצות עם יקיריכם ובסופו של דבר עם המנתח. ההחלטה הסופית חייבת להיות מבוססת על הכאב כתוצאה מהמפרק השחוק וכיצד הוא משפיע על איכות חייך והפעילות היומיומית שלך. מטופלים עם שחיקה קשה של מפרק הירך מדווחים בדרך כלל שהתסמינים שלהם מונעים מהם להשתתף בפעילויות שחשובות להם כמו הליכה, טיולים ועבודה. כמו כן מדווחים על קושי לנעול גרביים ונעליים, בעליית וירידת מדרגות ואפילו בישיבה לאורך זמן. ניתוח הוא האפשרות הבאה כאשר טיפולים לא ניתוחיים נכשלו.
להלן תשובות לשאלות הנפוצות ביותר לגבי ניתוח החלפת מפרק ירך:
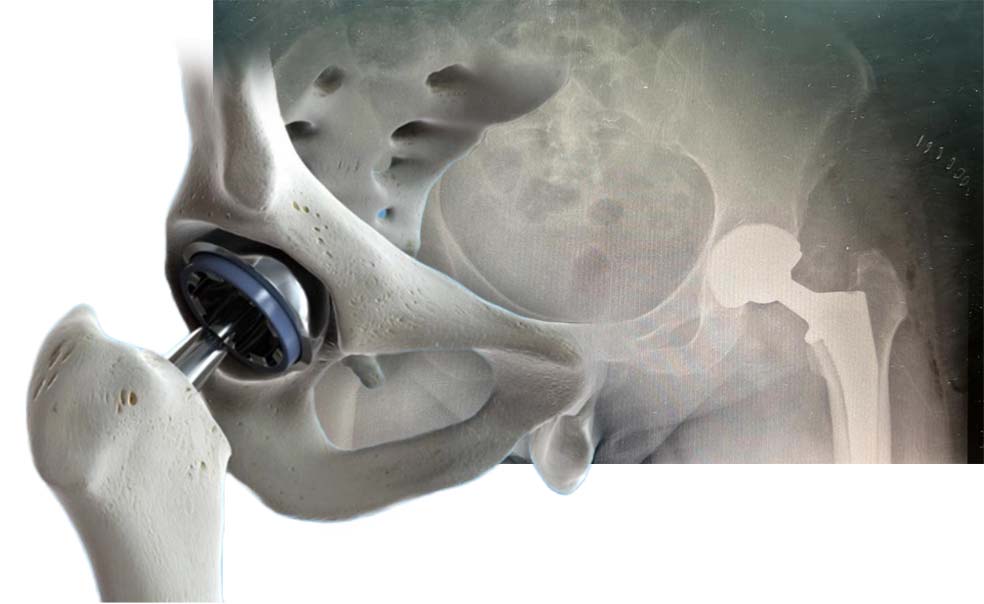
 מפרק הירך הוא מפרק גדול מאד המחבר בין עצם האגן (ACETABULUM) לבין עצם הירך (FEMUR) ונמצא במרכז המפשעה. המפרק בנוי למעשה כמו כדור בתוך מכתש. ראש הירך הינו מבנה כדורי ומשמש כעלי והחלק של האגן הוא המכתש אשר מאפשר לכדור לנוע בתוכו. מבנה זה מאפשר מגוון תנועות רחב ביותר– כיפוף, יישור, סיבוב פנימי וסיבוב חיצוני ועוד.
מפרק הירך הוא מפרק גדול מאד המחבר בין עצם האגן (ACETABULUM) לבין עצם הירך (FEMUR) ונמצא במרכז המפשעה. המפרק בנוי למעשה כמו כדור בתוך מכתש. ראש הירך הינו מבנה כדורי ומשמש כעלי והחלק של האגן הוא המכתש אשר מאפשר לכדור לנוע בתוכו. מבנה זה מאפשר מגוון תנועות רחב ביותר– כיפוף, יישור, סיבוב פנימי וסיבוב חיצוני ועוד.
הניתוח מבוצע תחת הרדמה אזורית או מלאה. הניתוח מתבצע כשהמטופל שוכב על הגב או על הצד, תלוי בגישה הניתוחית (ראה בהמשך הסבר מפורט לגבי הגישה הניתוחית). בניתוח מבוצעת חשיפה של מפרק הירך, חיתוך של ראש הפמור, שהוא החלק השחוק והפגוע. לאחר מכן מתחילים להכין את שני חלקי המפרק, המכתש והעלי, על מנת לאפשר את הכנסת המשתלים לתוכם.
לאחר הכנת שני חלקי המפרק, אנו מבצעים הכנסה של משתלים נסיוניים, על מנת לבדוק את המפרק במהלך הניתוח וכך להחליט לגבי גודל המשתלים ולוודא שקיבלנו יציבות טובה וטווח תנועה מלא. רק אז, לאחר שהמנתח מרוצה מהמשתלים הנסיוניים, מבוצעת הרכבה של המשתלים האמיתיים והסופיים. החלק של האגן, כלומר המכתש, מוחלף על ידי קערה מתכתית עגולה, אליה מוכנס בחלק הפנימי ציפוי של פוליאתילן. החלק של עצם הירך, מוחלף על ידי משתל בעל צורת יתד אשר יושב בתוך התעלה של עצם הירך. על חלק זה מולבש כדור העשוי מתכת או קרמיקה חלקה מאד.
לאחר הרכבת המשתלים, מבוצעת סגירה של מעטפת המפרק עם תפרים, ותפירה הדרגתית של כל השכבות, עד העור.
אני מקפיד להשתמש במשתלים איתם קיים ניסיון עולמי ארוך וטוב. לפני הניתוח מתבצע תכנון של המשתל בהסתמך על צילומי הרנטגן ובמידת הצורך גם באמצעות תוכנת מחשב.
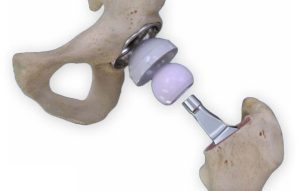
החלקים המתכתיים במשתלים עשויים על פי רוב, מסגסוגת של כרום וקובלט. הכדור יכול להיות מורכב ממתכת או מקרמיקה. הציפוי, המאפשר תנועה של הכדור בתוך המכתש, עשוי מפוליאתילן (פלסטיק מאד חלק, המאפשר את תנועת המפרק). רוב המשתלים היום הפכו דומים יותר מאשר שונים, מכיוון שהמנתחים והיצרנים קבעו אילו עיצובים עובדים הכי טוב.
כאב בעקבות החלפת מפרק מפרק ירך עבר דרך ארוכה במהלך 10-15 השנים האחרונות עם שימוש מוגבר בחסימות עצבים אזוריות, הרדמה אזורית באמצעות זריקה בעמוד השדרה ושיטות שונות אחרות המשמשות לשליטה בכאב. החלפת מפרק מפרק ירך נחשבת בדרך כלל פחות כואבת מהחלפת מפרק ברך מלאה. טווחי תנועה מוקדמים ופרוטוקולי שיקום מהיר נועדו גם להפחית נוקשות וכאב מוקדמים, מה שהופך את ההליך באופן כללי להרבה פחות כואב מאשר בשנים עברו. ייתכן שיהיה לך כאב קל יחסית בעקבות ההליך, או שתהיה לך תקופה קשה יותר מאחרים. כל מטופל הוא ייחודי ומתמודד עם כאב כאב בצורה שונה. זכור כי בעוד שניהול הכאב השתפר מאוד, ניתוח ללא כאב אינו סביר. יש להקפיד לקחת את תרופות הכאב שלך לפי הנחיות המנתח.
חווית ההחלמה של כל מטופל שונה לאחר ניתוח החלפת מפרק הירך. יש לפעול לפי ההנחיות של ד"ר שמש לאחר הניתוח לגבי הטיפול ביתי, במיוחד במהלך השבועות הראשונים לאחר התור לניתוח.
הוראות לאחר החלפת מפרק ירך לאחר ניתוח יכללו דברים כגון:
- טיפול בכאב
- טיפול בחתך ובפצע שלך
- תמיכה תזונתית והמלצות תזונה
- הגבלות פעילות
ביצוע ההנחיות לאחר הניתוח ימזער בעיות לאחר הניתוח, כגון מניעת קרישי דם, מזעור נפילות, מניעת זיהומים ובעיות אפשריות אחרות לאחר הניתוח.
בתחילה, תינתן פיזיותרפיה בזמן האשפוז. רוב רובם של המנותחים מופנים היום לפיזיותרפיה במסגרת ביתית. בהתאם למצב הטרום-ניתוחי שלך, ייתכן שתזדקק לטיפול לשיקום אינטנסיבי יותר. חלק גדול מהטיפול לאחר החלפת מפרק הירך הוא הליכה, יחד עם תרגילי מתיחות וחיזוק שרירי הירך, אותם תוכלו לעשות בעצמכם בסיוע של פיזיותרפיסט ובהמשך בעצמכם.
סביר להניח שתישאר בבית החולים יום עד שלושה ימים בהתאם לפרוטוקול השיקום שלך וכמה מהר אתה מתקדם עם הפיזיותרפיה. זה תלוי מאוד במצבך לפני הניתוח, בגילך ובבעיות רפואיות שיכולות להשפיע על השיקום שלך. תוכנית שחרור בטוח תקבע עבורך על ידי הצוות האורטופדי.
ניתן להתחיל לנהוג בארבעה עד שישה שבועות לאחר הניתוח, ולפעמים מוקדם יותר אם הרגל הניתוחית היא רגל שמאל. יש ספרות רפואית שקובעת שזמן התגובה שלך לא יחזור לקדמותו לפני שישה שבועות. אסור לנהוג בזמן השימוש בתרופות מסוימות לכאב, ועליך לדון בחזרה לנהיגה עם המנתח.
תשובה נפוצה לשאלה זו היא שהחלפת מפרק כוללת נמשכת כ-15-20 שנים. דרך מדויקת יותר לחשוב על אורך חיי המשתל היא באמצעות שיעורי הכשל השנתיים. רוב הנתונים העדכניים מצביעים על כך שגם להחלפות מפרק ירך וגם להחלפת ברך יש שיעור כשל שנתי בין 0.5-1.0%. המשמעות היא שאם מחליפים את המפרק שלך היום, יש לך סיכוי של 90-95% שהמפרק שלך יחזיק מעמד 10 שנים, ו-80-85% שהוא יחזיק מעמד 20 שנה. עם שיפורים בטכנולוגיה, המספרים הללו הולכים ומשתפרים. למרות שיפורים כאלה חשוב לשמור על מעקב ארוך טווח עם המנתח שלך כדי להבטיח שהמחליף שלך מתפקד כראוי.
החלפת מפרק ירך היא הליך מצוין לשיכוך כאבים, ורוב החולים כ-95% יחוו הקלה בכאב.
למרות שסיבוכים נדירים יחסית (1-5% מהחולים), עלולים לחוות סיבוך בתקופה שלאחר הניתוח.
- סיבוכי הרדמה הינם נדירים יחסית.
- זיהום (1%) הוא אחד הסיבוכים המתישים ביותר ולעיתים קרובות דורש אנטיביוטיקה ממושכת עם מספר ניתוחים נוספים כדי להיפטר מהזיהום.
- קריש דם ברגל הוא גם סיבוך הדורש טיפול מניעתי במדללי דם לאחר ניתוח כדי להפחית את השכיחות שלו.
- השתלים בהם נעשה שימוש עלולים להיכשל לאורך זמן גם עקב בלאי של רכיבי המיסב או התרופפות הרכיבים מהעצם, שניהם מתרחשים שנים רבות לאחר הניתוח.
- סיבוך נוסף הספציפי להחלפת מפרק הירך הוא פריקה של המפרק (1%) שעלול לדרוש ניתוח נוסף אם הפריקה חוזרת על עצמה.
- הבדלים באורך הרגליים, שכיח בסדר גודל של מילימטרים בודדים, שהם חסרי משמעות בתפקוד היום-יומי אך יתכן הפרש גדול יותר במקרים קיצוניים.
- פגיעה בכלי דם או עצבים לאורך הרגל, כתלות בגישה הניתוחית.
איך לבחור את הגישה הנכונה לניתוח החלפת מפרק ירך?
מבוא
ניתוח החלפת מפרק הירך מבוצע בהצלחה כבר למעלה מ-50 שנה. במהלך השנים, מנתחים השתמשו בדרכים שונות כדי להגיע אל מפרק הירך. הכניסה הניתוחית אל הירך מכונה "הגישה". לכל גישה יש יתרונות וחסרונות. במציאות, ולמרות מה שנכתב באינטרנט על ידי חברות או מנתחים שונים, כל הגישות בטוחות ומניבות תוצאות טובות, ויש להתאים את הניתוח למטופל. הדבר החשוב ביותר הוא לבחור מנתח שאתם מתקשרים איתו היטב וסומכים עליו, על מנת שיבחר את הגישה הנכונה ביותר עבור גופו של המועמד לניתוח ומתאימה לרקע הרפואי שלו/שלה.
שאלות ותשובות על הגישה הקדמית והגישה המיני-אחורית:
רבים רואים בגישה האחורית גישה פשוטה יותר מהגישה הקדמית ומייחסים לה פחות סיבוכים. מכיוון שהחשיפה של עצם הירך טובה וקלה יותר יותר, קיים סיכון קטן יותר לשבר עצם הירך. עובדה זו חשובה למטופלים עם עצם מוחלשת ממחלת אוסטאופורוזיס. יתרון נוסף הוא שחשיפה טובה יותר של עצם הירך פותחת למנתח אפשרויות רבות יותר בבחירת שתל הירך המתאים ביותר ולא את זה שהכי קל להשתיל.
היתרון החשוב ביותר של הגישה המיני אחורית היא שקל להרחיב את החתך. יתרון זה משמעותי כאשר במהלך הניתוח מתברר שחשיפת מפרק הירך קשה יותר מהצפוי (וזה קורה) או אם במהלך הניתוח יש חשש לפגיעה/שבר בעצם הירך או האצטבולום. בגישה המיני-אחורית קל להרחיב את החתך, לשפר את החשיפה ולתקן את הבְּעָיָה. החשיפה והגישה הנוחה, הפכו את גישה זו למקובלת מאד כאשר נדרש ניתוח רביזיה (ניתוח חוזר באותו מפרק).
עוד לפני ביצוע ניתוח החלפת מפרק הירך, על הרופא והמטופל לדון בפרוט על תוכנית החלמה ושיקום.
תוכנית זו יכולה לעזור למטופל:
- לעזוב את בית החולים מוקדם יותר
- להחזיר את כוח הירך לתפקוד מהר יותר
- להפחית את הסיכון לפתח צליעה לאחר ניתוח
- לחזור ולהמשיך בחיים עצמאיים מוקדם יותר
על פי רוב, אנשים מסוגלים לדאוג לעצמם ולחדש את רוב הפעילויות כ 6 שבועות לאחר הניתוח, ועד -90% מתאוששים לאחר 3 חודשים. חשוב מאד להבין שלחלק זה יכול לקחת עד שנה שלמה עד שהם מתאוששים באופן מלא.
מטופל עשוי להתעורר מהרדמה עם כרית בצורת משולש בין רגליו, תוך שמירה על הרגליים פרושות מעט. כרית זו נועדה לייצב את הירכיים. רופא עשוי להציע למטופל להשתמש בכרית בזמן שינה ומנוחה במיטה במהלך הימים שלאחר הניתוח.
בשעות שלאחר הניתוח, תתחיל התחושה לחזור ברגליים. כאב אחר ניתוחי הוא צפוי, והרופא יתווה טיפולים נוגדי כאב מראש, באמצעות שילוב של שיטות שונות להפחתת כאבים המשלימות זו את זו וממזערות את תופעות הלוואי, גישה זו נקראת שיכוך כאבים מולטי-מודאלי.
אם הכאב נמצא בשליטה סבירה, ייתכן שהמטופל יתבקש לעשות תרגילים עדינים במיטה, כגון:
- כיפוף וכיפוף הקרסול (משאבת הקרסול)
- כיווץ והרפיית שרירי הארבע ראשי
- כיווץ והרפיית שרירי העכוז
בהמשך ניתן לבקש מהמטופל לקום ולעשות מספר צעדים בעזרת פיזיותרפיסט ו/או הליכון. מטופלים שמסגלים לקום ולשאת משקל (בסיוע) על ירכיהם "החדשות" זמן קצר לאחר הניתוח נוטים להתאושש מהר יותר מאשר מטופלים שלא.